ICSI
Inleiding
ICSI is de afkorting van Intra Cytoplasmatische Sperma Injectie; het injecteren van een (geselecteerde) zaadcel in het plasma van de eicel. De behandeling is eigenlijk hetzelfde als een IVF-behandeling, alleen de procedure in het laboratorium is anders. Als patiënt merk je geen verschil tusen IVF en ICSI.
Bij ICSI wordt één enkele zaadcel met een glaspipetje direct in het celplasma van de eicel gebracht.
De zaadcel wordt dus een beetje geholpen door de embryoloog.
Als er eicellen zijn bevrucht en er ontstaan embryo’s, dan wordt één embryo in de baarmoeder geplaatst.
Hieruit kan een normale zwangerschap volgen. De hele ICSI-behandeling omvat echter heel wat meer dan deze korte samenvatting.
Wanneer een ICSI-behandeling?
De ICSI-behandeling wordt toegepast als de man verminderd vruchtbaar is, door bijvoorbeeld een zeer slechte zaadkwaliteit (minder dan 1 miljoen zaadcellen, te weinig beweeglijk zaad of afwijkend van vorm) of wanneer de man veel antistoffen in zijn sperma heeft (immunologische infertiliteit).
ICSI wordt soms ook toegepast als de vrouw antistoffen tegen het sperma produceert. Een andere reden kan zijn dat er bij een gewone IVF-behandeling nauwelijks of geen bevruchting is opgetreden (minder dan 10% van de eicellen is bevrucht).
Combinatie-behandelingen bij specifieke afwijkingen
ICSI in combinatie met Micro Epididymale Sperma Aspiratie (MESA) of Percutane Epididymale Sperma Aspiratie (PESA) is een behandelingsmogelijkheid in het geval dat de man door een aangeboren afwijking geen zaadleiders heeft of wanneer die zijn afgesloten, bijvoorbeeld door een ontsteking. Bij MESA wordt het sperma langs microchirurgische weg verkregen en bij PESA worden de zaadcellen via een punctie uit de bijbal gehaald. Tot slot is TEsticulaire Sperma Extractie (TESE) een mogelijkheid. In dat geval wordt het sperma uit de zaadbal gehaald.
Kans op zwangerschap
De gemiddelde kans op een doorgaande zwangerschap bij ICSI is iets groter dan bij een gewone IVF-behandeling. De reden hiervoor is dat bij paren die ICSI ondergaan, er bij de vrouw vaker geen sprake van een vruchtbaarheidsprobleem is. Gemiddeld is de succeskans rond 20 à 25% per terugplaatsing van een embryo. Omdat embryo’s voor later gebruik kunnen worden ingevroren, loopt de succeskans op naar 45% per cyclus (na meerdere embryo-transfers). De persoonlijke slagingskans hangt af van een aantal factoren, zoals de kwaliteit van de na bevruchting ontstane embryo’s, de leeftijd van de vrouw en het voorkomen van eventuele vruchtbaarheidsproblemen bij de vrouw.
De ICSI-behandeling
In een normale cyclus komt meestal slechts één eitje tot volledige rijping. Net als bij een IVF- behandeling is het voor een ICSI-behandeling nodig om meerdere eicellen tot volledige rijpheid te laten komen, zodat de kans op bevruchting en zwangerschap groter wordt. Door het toedienen van FSH (follikel stimulerend hormoon ofwel gonadotrofinen) kunnen meerdere eicellen tegelijk tot ontwikkeling komen. Van tevoren staat niet vast hoe lang je hormonen moet gebruiken, omdat niet precies te voorspellen valt hoe jouw eierstokken op de medicijnen reageren. In grote lijnen is een ICSI-behandeling in alle ziekenhuizen hetzelfde, maar er kunnen kleine verschillen zijn per ziekenhuis en per patiënt.
Hieronder volgt een algemene beschrijving van een ICSI-behandeling
Start van de behandeling
Lang protocol
In de maand voorafgaand aan de eigenlijke ICSI-behandeling start je met een LHRH-analoog, dit is een hormoon dat inwerkt op de hormoonproductie van de hypofyse.
Het LHRH-analoog onderdrukt de eigen hormoonactiviteit en maakt de kans op storing bij de rijping van de eitjes tijdens de ICSI-behandeling zo klein mogelijk.
Het LHRH-hormoon injecteer je dagelijks onder de huid en kan een aantal bijwerkingen hebben, zoals opvliegers, nachtelijk zweten en andere klachten die horen bij de overgang. Je kunt je ook een emotioneel instabiel voelen. Dit is tijdelijk, enige tijd na de behandeling zijn ze verdwenen. Omdat het een tijdje duurt voordat de LHRH-analogen de hormoonproductie onderdrukken moet je deze hormonen ongeveer 2 tot 3 weken gebruiken.
Meestal wordt voor en tijdens het gebruik van LHRH-analogen de anticonceptiepil voorgeschreven. Het is namelijk niet zeker dat deze middelen veilig zijn voor een embryo in een eventueel onverwacht ontstane zwangerschap.
Kort protocol
In plaats van LHRH-analogen kan ook gebruik worden gemaakt van een LHRH-antagonist. De volgorde is dan andersom. De behandeling start met injecties van gonadotrofinen en pas vanaf enkele dagen voordat de LH-piek (=eisprong) verwacht wordt, injecteer je het LHRH-antagonist (onderhuids).
Dit middel heeft een sneller effect op de hormoonhuishouding en is ook sneller weer uit het lichaam verdwenen. De behandelingsduur wordt in totaal korter.
Bovendien treden tijdens het gebruik niet de overgangsklachten op zoals bij LHRH-analogen wel het geval is. Wel kan irritatie op de injectieplek optreden en misselijkheid of hoofdpijn komen voor.
De stimulatie
Het FSH-hormoon om de eierstokken te stimuleren, dien je jezelf dagelijks toe. Deze injecties prik je onderhuids (subcutaan) – meestal in je buik – met een speciale injectiepen of met een injectiespuit met een kort naaldje.
Het ziekenhuis geeft prikinstructies, zodat jij of je partner zelf of de injecties kan toedienen. Dit is goed zelf te doen en organisatorisch de makkelijkste oplossing. Er zijn ook instructiefilmpjes beschikbaar.
Voor de start van de stimulatie van de follikelgroei met het hormoon FSH, doet de arts een inwendige echoscopie. Via de schede wordt een apparaat/staaf met een echokop (= transducer) ingebracht; dit is meestal niet pijnlijk*. Deze eerste echoscopie (= uitgangsecho) wordt gedaan om te zien of er sprake is van cystevorming (spreek uit kieste). Een cyste is een ophoping van vocht, in dit geval in de eierstok(ken). Als er cysten aanwezig zijn zal de behandeling uitgesteld moeten worden of de cyste(n) wordt aangeprikt en leeggezogen.
*Heb je last van vaginisme of heb je in het verleden te maken gehad met seksueel geweld, bespreek dit dan altijd met je arts voordat je aan een behandeling begint.
Als alles in orde is, kan je starten met de FSH-injecties. De groei en ontwikkeling van de follikels (dit zijn eiblaasjes waarin zich een eicel kan bevinden) wordt gecontroleerd met echo’s en indien nodig de bepaling van de hormoonwaarden in het bloed en/of urine.
Afhankelijk van deze uitslagen kan eventueel de dosis FSH worden aangepast.
Als de follikels groot genoeg zijn (ongeveer 20 mm), wordt een ander hormoon, hCG, toegediend. Deze injectie dient om de eirijping en het loslaten van de eicellen in de follikels te bevorderen. De punctie vindt dan binnen 36 uur plaats. Dit moet tijdig omdat nadien de follikels openspringen en de eicellen op weg gaan naar de eileider. De eicellen kunnen dan vanzelfsprekend niet meer voor de ICSI-behandeling worden verzameld. Het tijdstip van de hCG-injectie en de daarop volgende punctie luistert dus erg nauw.
De punctie
De punctie wordt uitgevoerd met hetzelfde echo-apparaat als bij de eerdere controles, maar nu zit hier een naald en naaldgeleider aan bevestigd. Met een holle naald prikt de arts door de vaginawand heen de rijpe follikels in de eierstokken aan.
De follikels waarin de eicellen zich bevinden worden leeggezogen.
Voor de punctie wordt meestal via een infuus pijnstilling toegediend en soms wordt ook de vaginawand plaatselijk verdoofd (vraag hiernaar in het ziekenhuis waar de punctie zal plaatsvinden, omdat niet alle ziekenhuizen hetzelfde beleid hebben). Soms is het ook wenselijk dat de punctie onder een milde narcose (roesje) wordt gedaan.
Van de pijnstilling kan men nog de hele dag suf zijn, het is dus verstandig de dag van de punctie niet te werken en zelf geen auto te rijden of te fietsen. Ondanks de pijnstilling kan het aanprikken van de follikels pijnlijk zijn. Het is niet abnormaal als nog enkele dagen een zeurende buikpijn gevoeld wordt.
De punctie is te zien op een monitor, je kunt meestal zelf meekijken als je dat wilt. Voor of na de punctie (afhankelijk van het ziekenhuis) wordt de man gevraagd om zaad te produceren. In het laboratorium wordt de kwaliteit van het zaad meteen bekeken en er wordt gekeken hoeveel eicellen de punctie heeft opgeleverd.
Nadat je dit te horen hebt gekregen kan je naar huis. De eicellen worden in het laboratorium in een schaaltje met voedingsstoffen geplaatst. Bij de gewone IVF-behandeling worden daarna de zaadcellen bij de eicellen gebracht waarna de bevruchting plaatsvindt. Voor een bevruchting bij een gewone IVF-behandeling zijn enkele honderdduizenden goed bewegende zaadcellen nodig.
Bij de ICSI-behandeling is dit gedeelte van de procedure anders. De eicellen worden eerst ontdaan van de steuncellen die om de eicel heen zitten. Daarna wordt de eicel onder de zogenaamde ICSI-microscoop op zijn plek gehouden met een vacuüm pipet. De laborant zoekt één goede zaadcel uit, zuigt deze op en brengt deze via een heel fijne naald in het plasma van de eicel.
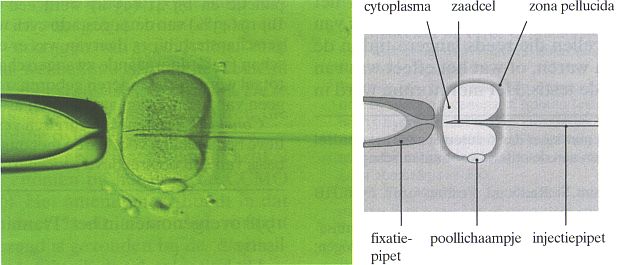
De geïnjecteerde eicellen worden in een petrischaaltje (kweekbakje), voorzien van naam en andere gegevens in de broedstoof geplaatst. Een streng protocol moet ervoor zorgen dat er geen verwisseling plaatsvindt.
De volgende dag wordt bekeken of de celdeling op gang is gekomen. Als de bevruchting inderdaad tot stand is gekomen, krijg je bericht dat er een terugplaatsing kan worden ingepland. Drie tot vijf dagen na de punctie wordt één van de bevruchte eicellen (embryo) in de baarmoeder teruggeplaatst met behulp van een kunststof slangetje. Dit is in de meeste gevallen pijnloos. Als er meer dan één embryo is ontstaan, worden de andere embryo’s ingevroren, als de kwaliteit voldoende is.
Als er na 15 dagen nog geen menstruatie is opgetreden, kun je een zwangerschapstest doen. Na een positieve test wordt enkele weken later een echoscopie gemaakt.
De kwaliteit van de embryo’s
De embryoloog beoordeelt de kwaliteit van de embryo’s op een aantal uiterlijke kenmerken.
Deze uiterlijke beoordeling zegt echter niet zoveel over de levensvatbaarheid; er zijn nog steeds geen goede mogelijkheden om de levensvatbaarheid te beoordelen.
Embryo’s die er goed uitzien vormen wel vaak levensvatbare embryo’s, maar niet altijd. En omgekeerd is het ook zo dat embryo’s die er niet zo mooi uit zien, zich achteraf toch goed kunnen ontwikkelen.
Cryopreservatie
In Nederland wordt er in principe één embryo teruggeplaatst. Per 1 januari 2013 is de regelgeving aangepast. Alleen bij uitzondering worden bij vrouwen boven de 38 jaar maximaal twee embryo’s teruggeplaatst.
Vaak ontstaan er meerdere embryo’s en blijven er dus embryo’s over.
De overgebleven embryo’s van goede kwaliteit kunnen worden ingevroren. Dit noemt men cryopreservatie. De ingevroren embryo’s (ook wel cryo’s genoemd) blijken deze procedure niet altijd te overleven, maar de techniek wordt nog steeds verbeterd.
Op dit moment ligt de kans op een doorgaande zwangerschap na cryo-terugplaatsing ongeveer tussen de 15 en 25% (landelijk gemiddelde 18%). Het zwangerschapspercentage (positieve test) ligt iets hoger, maar er bestaat een iets verhoogde kans op een miskraam na een cryo-terugplaatsing.
Een voordeel is dat het een behandelingsmogelijkheid is die relatief weinig belastend is voor de partners. Soms wordt hierbij de cyclus ondersteund met hormonen; dit is echter niet altijd noodzakelijk. Op de 16e dag (na de LH-piek/ovulatie) van de cyclus worden de embryo’s ontdooid en, als ze dit proces goed doorstaan hebben, teruggeplaatst
De leeftijd van de vrouw
De IVF-klinieken in Nederland hanteren voor de ICSI-behandeling een maximum leeftijd van 42 jaar.
Sommige ziekenhuizen bepalen aan de hand van een hormoontest de biologische leeftijd van de vrouw (deze kan afwijken van je kalenderleeftijd), om zodoende vast te stellen of je nog een goede kans maakt op een zwangerschap via ICSI. Vast staat in ieder geval dat de kans op zwangerschap in het algemeen drastisch afneemt na het 37e jaar.
Risico’s
Risico’s tijdens de ICSI-behandeling
Een overzicht van de risico’s die verbonden zijn aan IVF/ICSI
Risico’s bij de ICSI zwangerschap
De oorzaak van mannelijke onvruchtbaarheid kan liggen in erfelijke afwijkingen (zoals een dna-afwijking). Het is mogelijk dat deze afwijking gevolgen heeft voor het kind.
Alvorens ICSI te starten, kan een arts chromosoomonderzoek adviseren. Dit zijn bloedonderzoeken. De uitslag duurt 6-12 weken. Bij een afwijkende uitslag bespreekt als regel een klinisch geneticus (medisch specialist op het gebied van erfelijke ziekten) de gevolgen, zoals de kans op een aangeboren afwijking of vruchtbaarheidsproblemen voor een zoon. Als de uitslagen normaal zijn, is er geen verhoogde kans op ernstige aangeboren afwijkingen of ziekten bij het kind.
De kans dat er een meerlingzwangerschap ontstaat door IVF of ICSI is tegenwoordig klein, omdat er meestal maar één embryo wordt teruggeplaatst.
Vroeger was het niet ongebruikelijk om twee, drie of soms wel vier embryo’s terug te plaatsen. Maar door de vele meerlingzwangerschappen en de risico’s hiervan (zoals vroeggeboorte) zijn de Nederlandse ziekenhuizen terughoudender geworden met meer dan één embryo terug te plaatsen.
Niet alleen bij een meerlingzwangerschap is de kans op vroeggeboorte groter, maar ook bij eenlingen na ICSI zou de kans hierop iets verhoogd zijn. Ook het geboortegewicht kan iets lager zijn dan gemiddeld. De verschillen zijn duidelijk uit onderzoek gebleken maar zijn erg klein: ICSI eenlingen worden gemiddeld 5 dagen eerder geboren en zijn 90 gram lichter dan andere baby’s. Of de kleine verschillen in geboortegewicht en zwangerschapsduur op lange termijn gevolgen hebben, is nog niet duidelijk. Overigens zijn deze verschillen niet gevonden na cryo-terugplaatsingen.
Bij een ICSI zwangerschap bestaat een verhoogde kans op een miskraam. Ongeveer 15 tot 20% van de zwangerschappen eindigt in een spontane miskraam. Voor een deel is hierbij alleen sprake van een positieve zwangerschapstest en wordt nooit hartactie op de echo gezien, voor een deel betreft dit miskramen nadat met een echo een vitale zwangerschap werd vastgesteld. Na de ‘miskraamperiode’, die 14 weken na de punctie eindigt, loopt nog maar een enkele zwangerschap mis. Na ICSI lijken tot dusverre miskramen niet vaker voor te komen dan na IVF.
In het eerste deel van de zwangerschap treedt vaak bloedverlies op; ook als er geen miskraam dreigt. Het is raadzaam altijd contact op te nemen met de IVF-kliniek bij bloedverlies.
Ten slotte is er nog de vraag of de ICSI-methode helemaal veilig is.
Bij een gewone IVF-behandeling dringt één van de duizenden zaadcellen in de eicel door; deze zaadcel is mogelijk ‘beter’ dan de rest.
Bij ICSI wordt door een embryoloog een goede zaadcel uitgezocht en direct in de eicel geïnjecteerd. Hoewel met deze techniek theoretisch beschadiging van het chromosoommateriaal van de eicel kan optreden, wat zou kunnen leiden tot aangeboren afwijkingen, is dit risico bij een juiste technische uitvoering van ICSI te voorkomen.
Uit chromosoomonderzoek dat is verricht bij de tot nu toe ontstane zwangerschappen is gebleken dat het aantal afwijkingen niet groter is dan normaal.
Lange-termijneffecten
De IVF-behandeling wordt sinds de tweede helft van de jaren 80 algemeen toegepast en tot nog toe zijn uit onderzoek geen negatieve lange-termijn effecten gebleken. Aangezien de oudste IVF-kinderen pas nu toekomen aan een eventuele kinderwens, is nog niet duidelijk wat de lange-termijneffecten op hun vruchtbaarheid zijn. Van de lange-termijneffecten van de ICSI-techniek is uiteraard nog minder bekend. ICSI wordt sinds 1993 toegepast.
Een onderzoek naar ICSI kinderen tot 2 jaar heeft informatie over een gemiddeld lager geboortegewicht en geringere duur van de zwangerschap (zie hierboven) opgeleverd. Uit het onderzoek bleek dat bij de kinderen op 2-jarige leeftijd geen verschil meer gevonden werd ten opzichte van andere kinderen. Op dit ogenblik vindt in Nederland geen onderzoek meer plaats onder ICSI-kinderen.
Meer info over de gezondheid van kinderen verwekt door IVF of ICSI.
Over de lange-termijn gezondheidsrisico’s van IVF/ICSI voor vrouwen is het volgende bekend:
- Onderzoek naar langetermijn kans op kanker na hormoongebruik bij geassisteerde voortplanting.
- Geen verband vruchtbaarheidsbehandelingen en kans op ovariumkanker.
- Geen verhoogd langetermijn risico op borstkanker na IVF
Psycho-sociale aspecten
Aan een zekere tot grote gespannenheid ontkomen weinig mensen die voor een ICSI-behandeling kiezen. ICSI is niet alleen een medische ingreep, het is veel meer. Zodra je samen besluit een ICSI- behandeling te proberen, ben je er dag en nacht mee bezig. De hormoonbehandeling die vrouwen moeten ondergaan en de tijd na de terugplaatsing heeft veel impact op je dagelijks leven en de combinatie met je werk kan lastig zijn. Het zijn weken van onzekerheid, angst, spanning en hoop.
ICSI is voor veel mensen de laatste strohalm, na ICSI is er vaak geen andere optie meer om zwanger te worden (van een genetisch eigen kind). Daardoor legt de behandeling een grote druk op het paar dat de behandeling ondergaat en zijn de verwachtingen soms (te) hooggespannen.
Contact met lotgenoten kan heel prettig zijn.
Iemand die hetzelfde doormaakt als jij, heeft aan een half woord genoeg. Die begrijpt hoe groot de impact is van vruchtbaarheidsproblemen.
Via Freya kun je met hen in contact komen!
Bij ongeveer de helft van de mensen leidt ICSI uiteindelijk niet tot de gewenste zwangerschap. Als na jaren van proberen, onderzoek, spanning en hoop blijkt dat het niet gelukt is, kan het prettig of zelfs nodig zijn dat je hulp zoekt. Naast contact met anderen, kan Freya je de weg wijzen naar een professioneel hulpverlener die zich in vruchtbaarheidsproblemen/kinderloosheid heeft gespecialiseerd.
Waar kun je voor ICSI behandelingen terecht?
Vergunninghoudende IVF-klinieken in Nederland die ICSI uitvoeren zijn:
- Amsterdam: Academisch Medisch Centrum (AMC)
- Amsterdam: Vrije Universiteit Medisch Centrum (VUMC)
- Elsendorp: Nij Geertgen
- Groningen: Universitair Medisch Centrum Groningen (UMCG)
- Hengelo: Fertiliteitskliniek Twente
- Leiden: Leids Universitair Medisch Centrum (LUMC)
- Leiderdorp: TFP Medisch centrum kinderwens
- Maastricht: Academisch Ziekenhuis Maastricht (AZM)
- Nijmegen: Radboudumc
- Purmerend: Centrum voor Kinderwens Dijklander Ziekenhuis
- Rotterdam: Erasmus Medisch Centrum
- Tilburg: Elisabeth Tweesteden Ziekenhuis
- Utrecht: Universitair Medisch Centrum (UMC)
- Voorburg: Reinier de Graaf Gasthuis, locatie Diaconessen
- Wolvega: Bij Barrahûs
- Zwolle: Isala klinieken, locatie Sophia
Behalve bovenstaande vergunninghoudende klinieken zijn er ook ziekenhuizen die de behandeling tot en met de punctie uitvoeren. Voor de laboratoriumfase en de embryotransfer werken ze samen met bovenstaande klinieken. We noemen dit transport-IVF/ICSI. In de Freya Monitor Fertiliteitszorg kun je meer info over alle klinieken vinden.
Wil je je behandeling in het buitenland doen, houd er dan rekening mee dat je vrijwel altijd eerst toestemming moet vragen aan de zorgverzekeraar (check je polis of zoek contact met je eigen zorgverzekeraar). (Een deel van) de kosten kunnen voor eigen rekening zijn.
Dit is een uitgave van:
Freya, vereniging voor mensen met vruchtbaarheidsproblemen ©
Herzien door Drs S Schols, huisarts, januari 2014
Div. wijzigingen: J. Knijnenburg, augustus 2023
Aan deze tekst kunnen geen rechten worden ontleend, tevens aanvaardt Freya geen aansprakelijkheid indien regels door officiële instanties anders worden gehanteerd.



